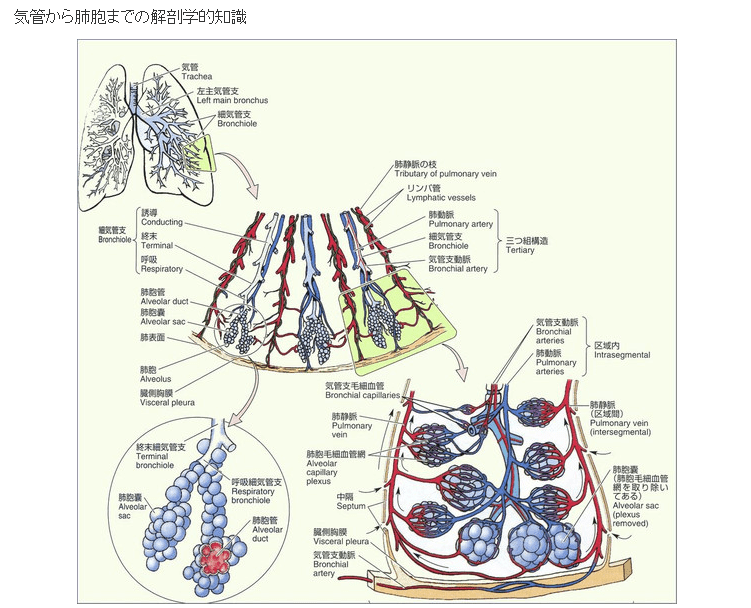
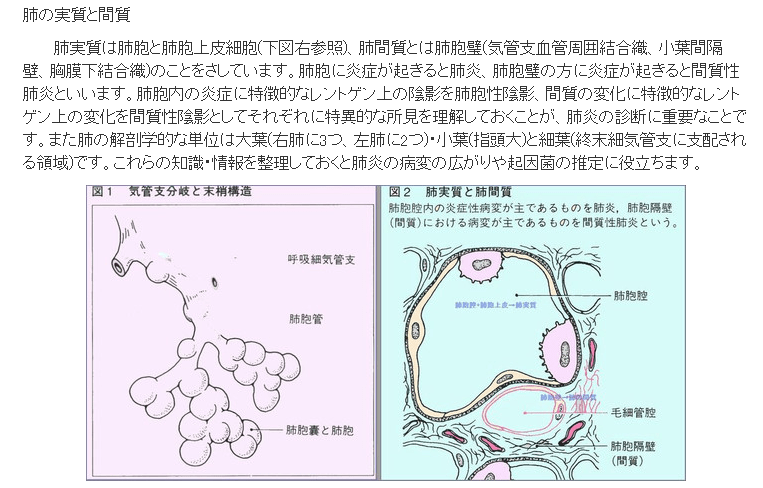
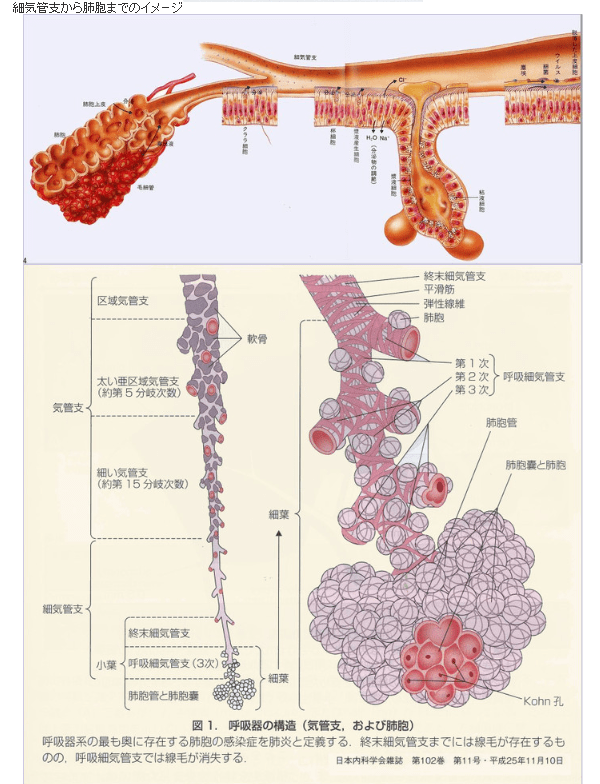
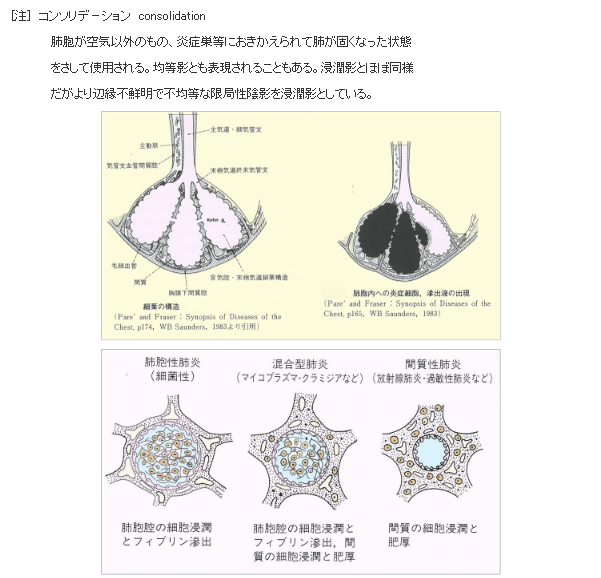
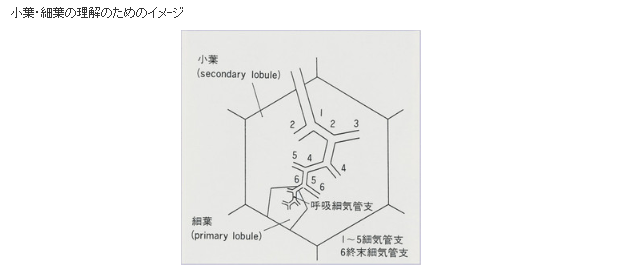
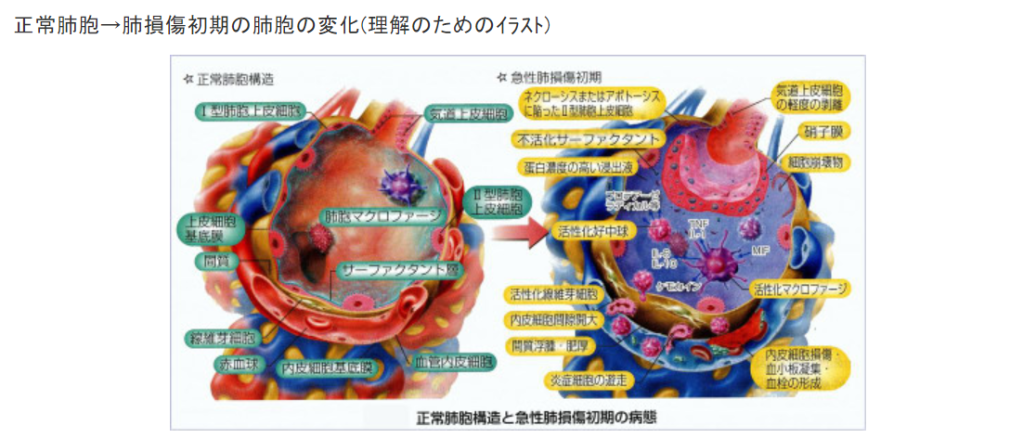
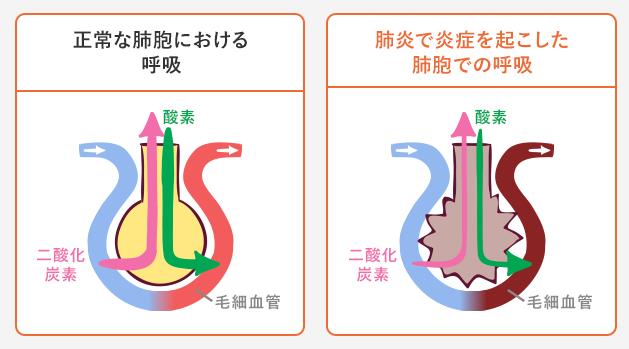
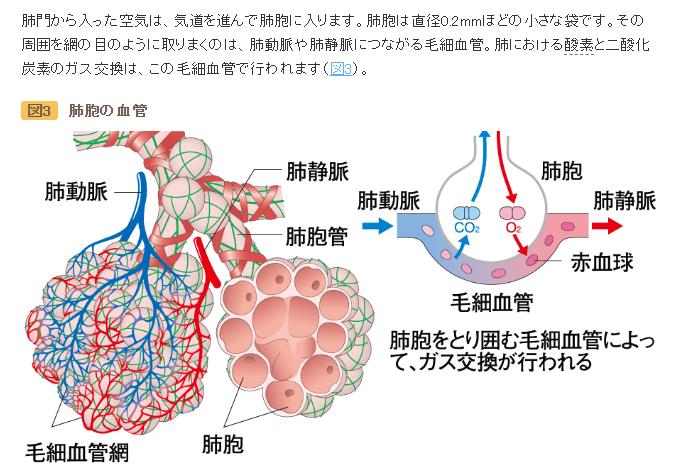
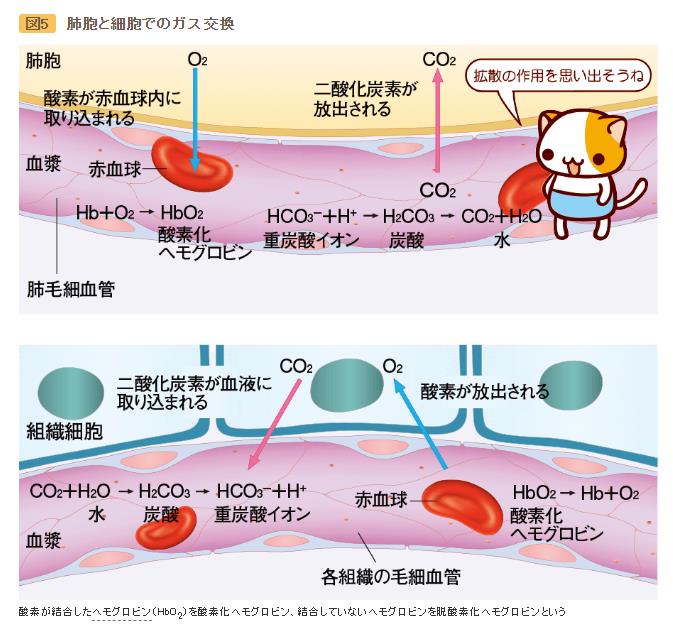
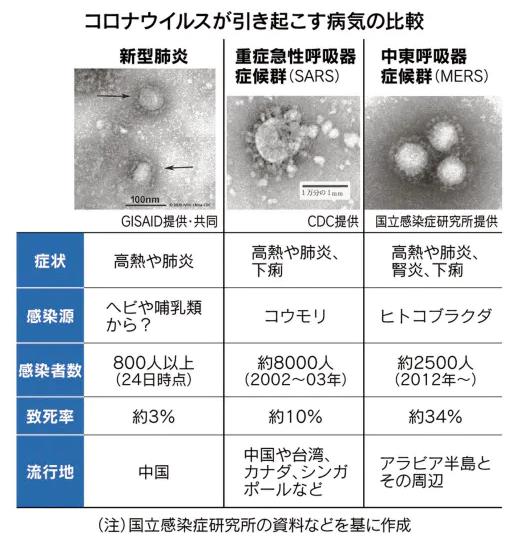
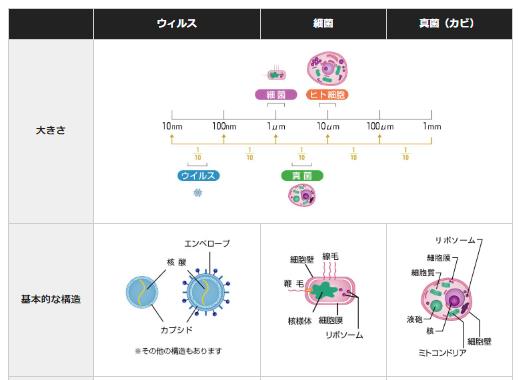
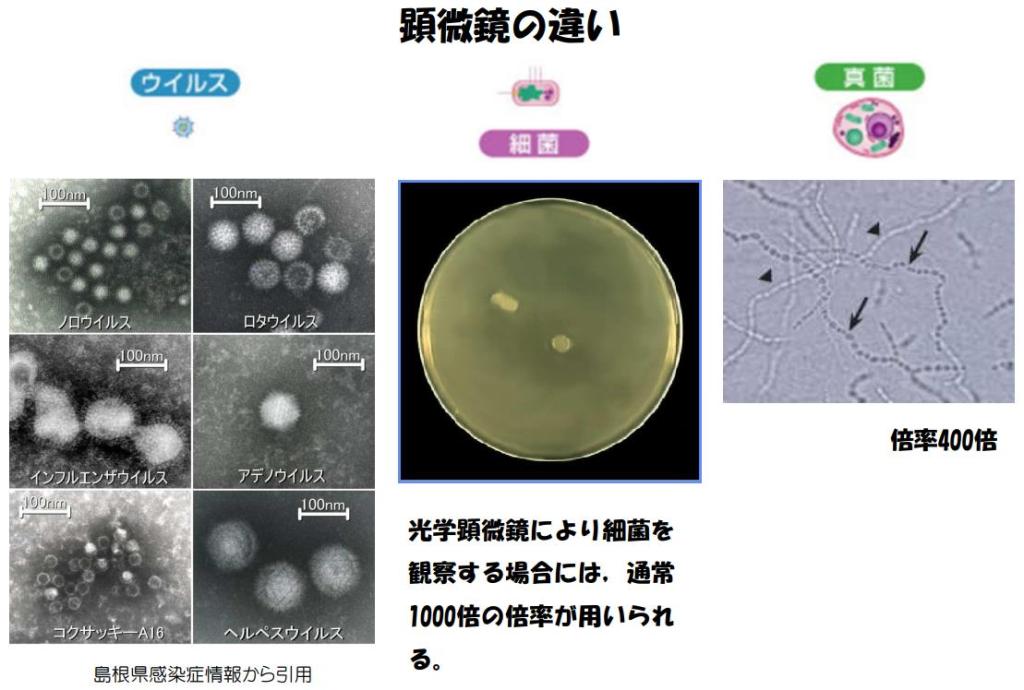
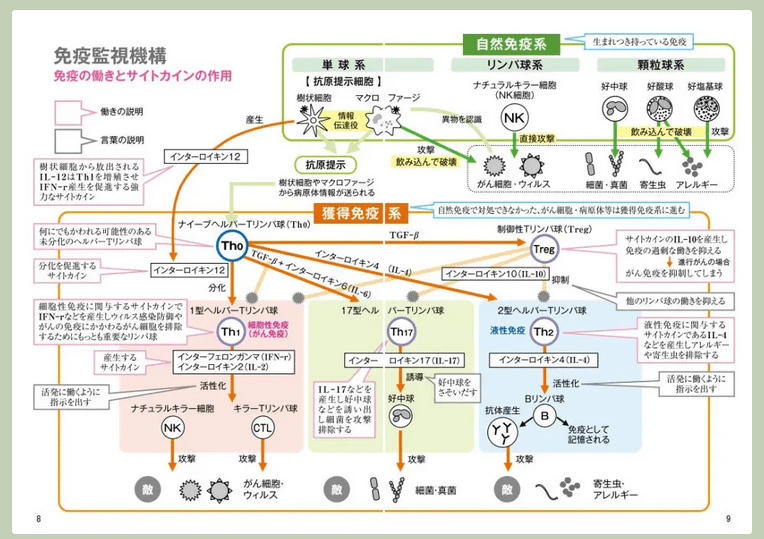
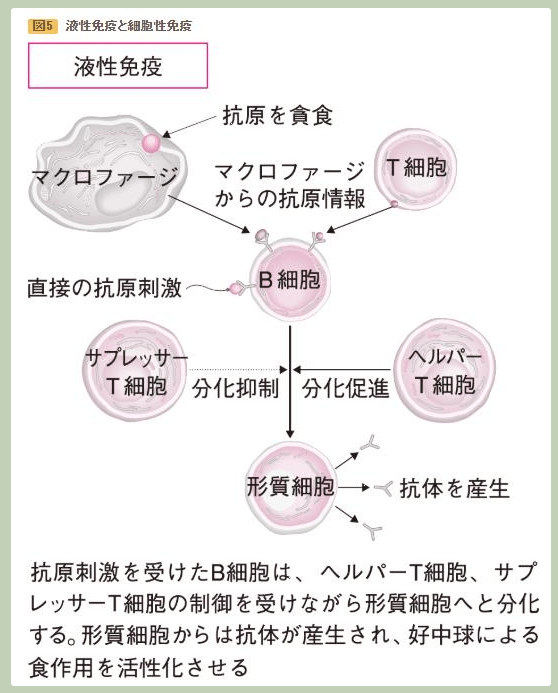
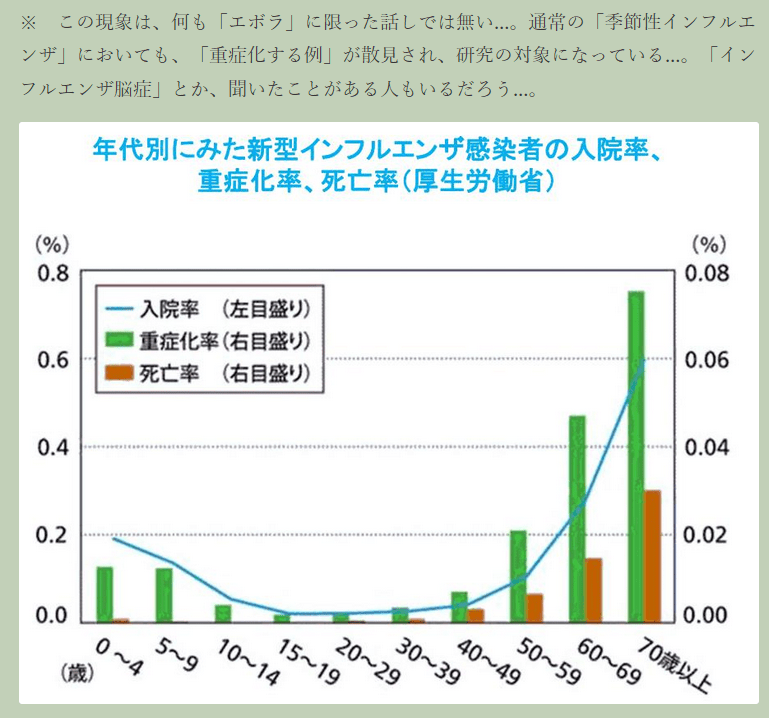
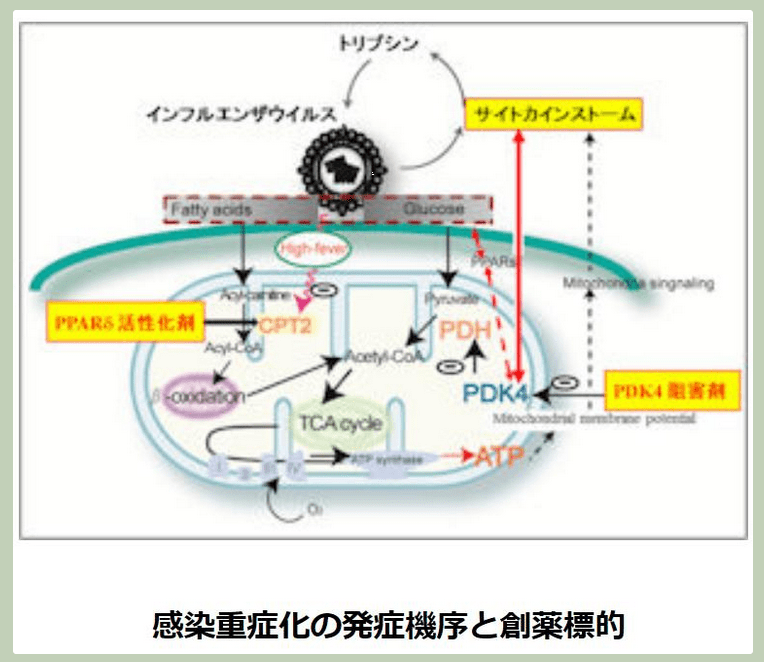
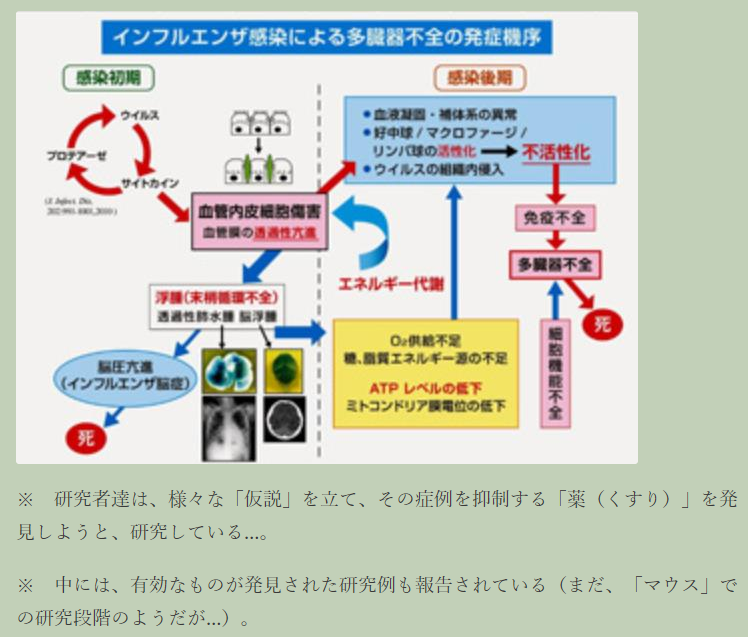
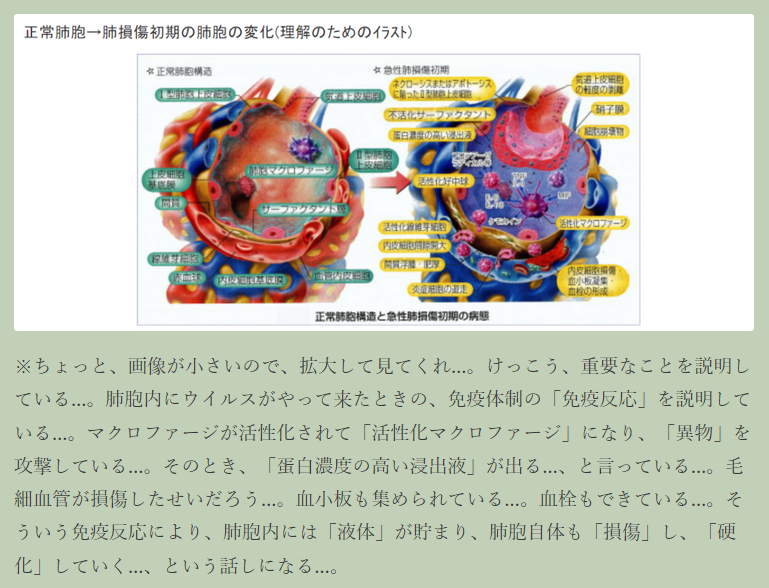
〔新型コロナで死亡に至るメカニズム(推定)〕(再掲)















『 https://www.bloomberg.co.jp/news/articles/2020-03-10/Q6WVA9T0AFB601
※ けっこう重要な情報と思われるので、紹介しておく…。
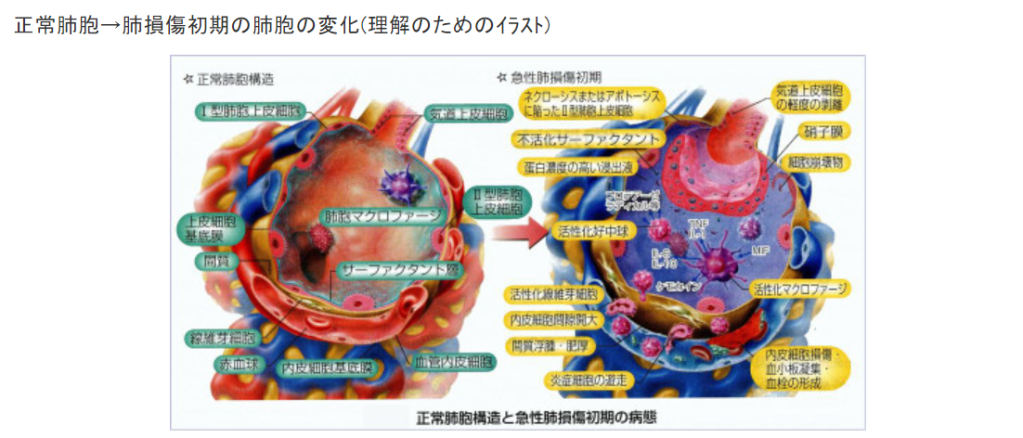
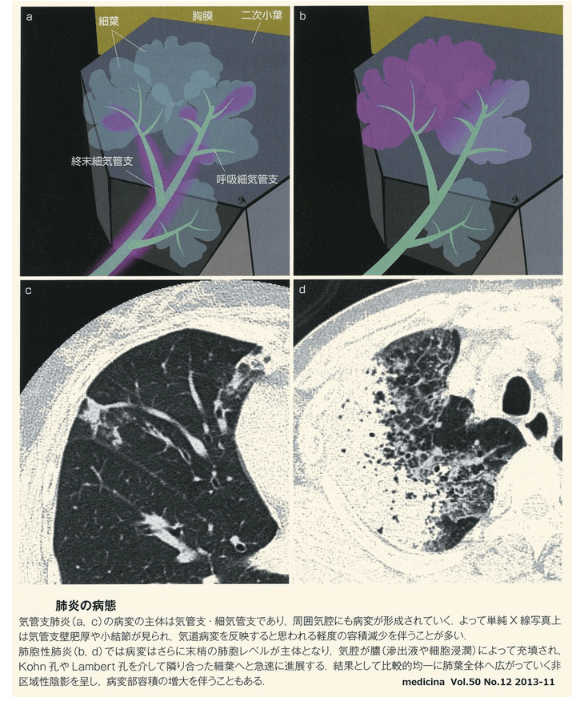
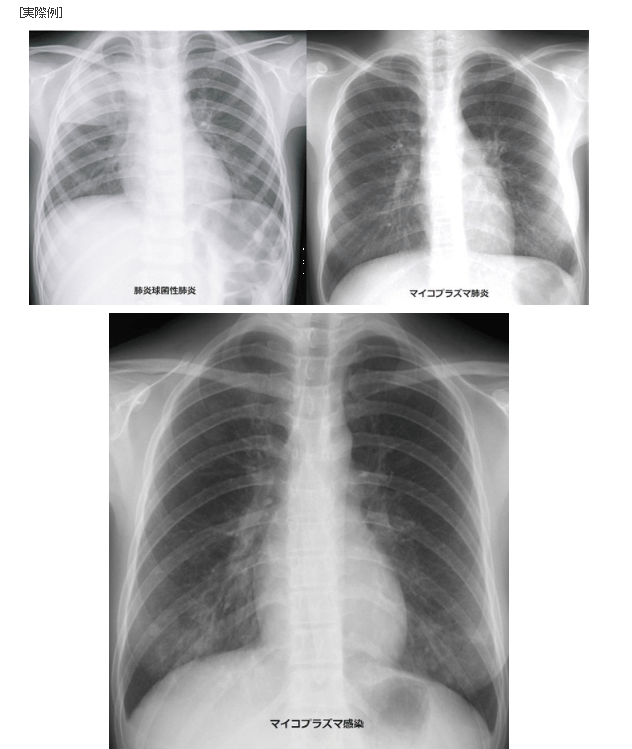
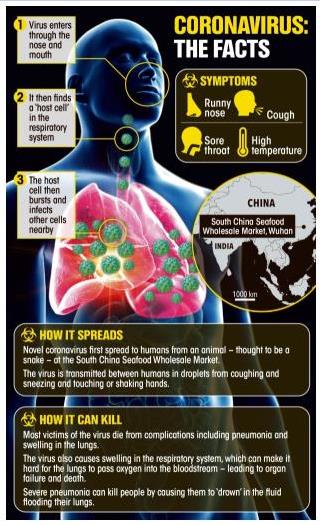
『新型コロナウイルスに感染してもそれが鼻と喉にとどまる限り、症状は咳(せき)が出る程度にすぎない。不運にも感染した人の大半はそれくらいで済む。危険はウイルスが肺に達したときに始まる。
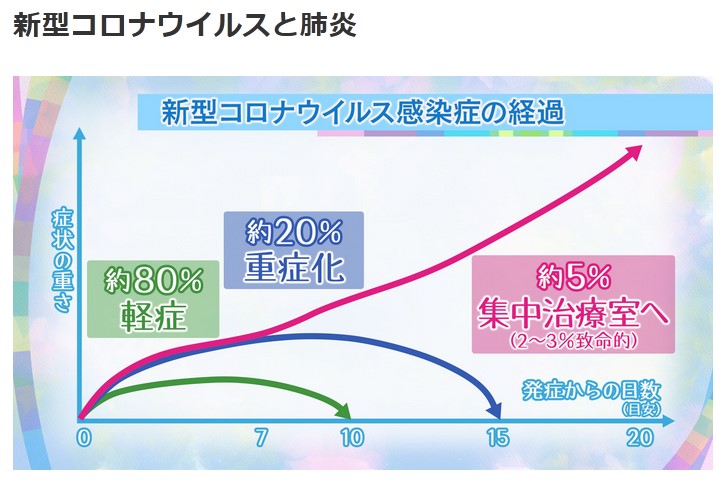
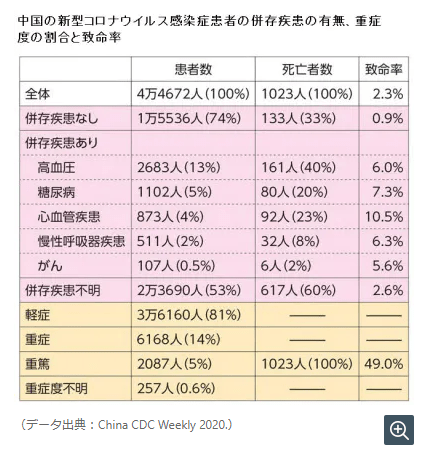
世界保健機関(WHO)と中国の合同調査チームが先月まとめた報告書によれば、感染した患者の7人に1人は呼吸困難になるなど重い合併症を起こし、6%が重症化する。軽度-中等度から重度への進行は「非常に急速に」起こり得ると、合同調査を共同で率いたWHOのブルース・エイルワード事務局長補は指摘した。』
『軽度-中等度の患者の約10-15%が重度に進行し、そのうち15-20%が重症化する。最もリスクが高い患者には60歳以上の人や、高血圧や糖尿病、心疾患などの持病がある人が含まれる。
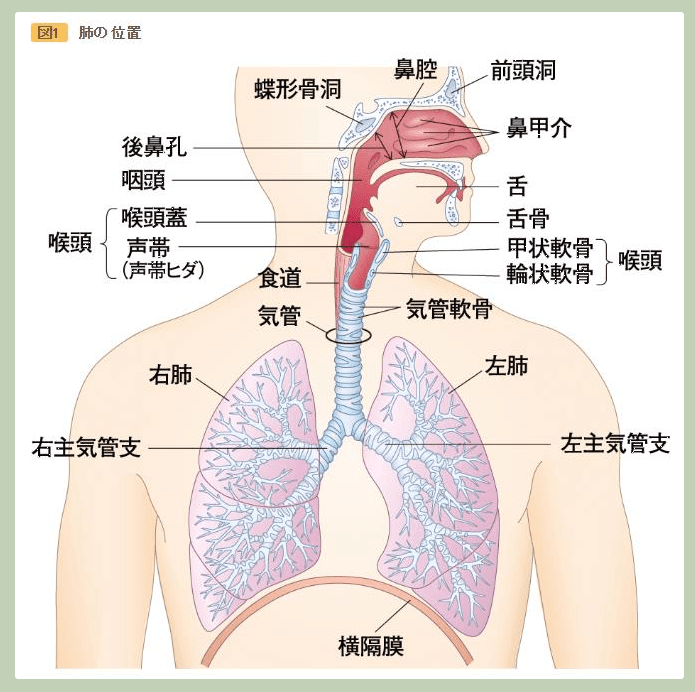
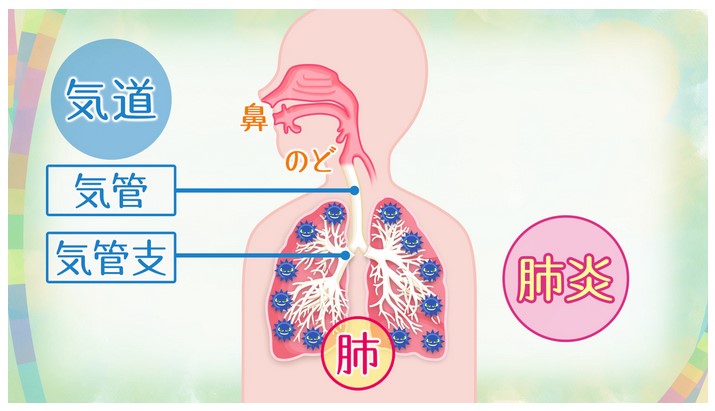
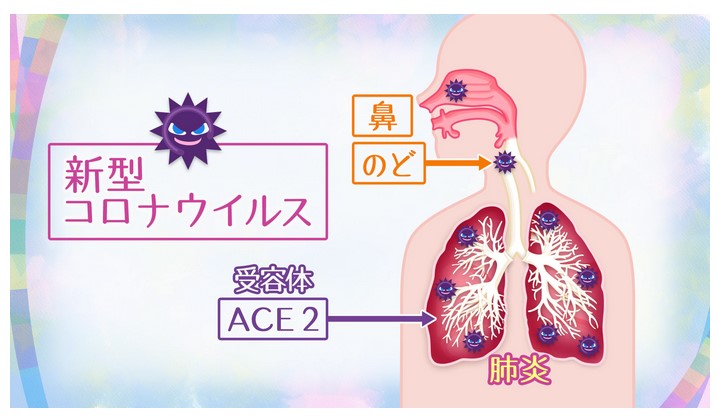
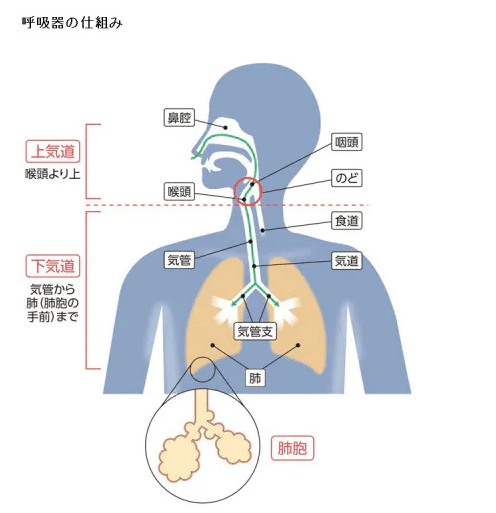
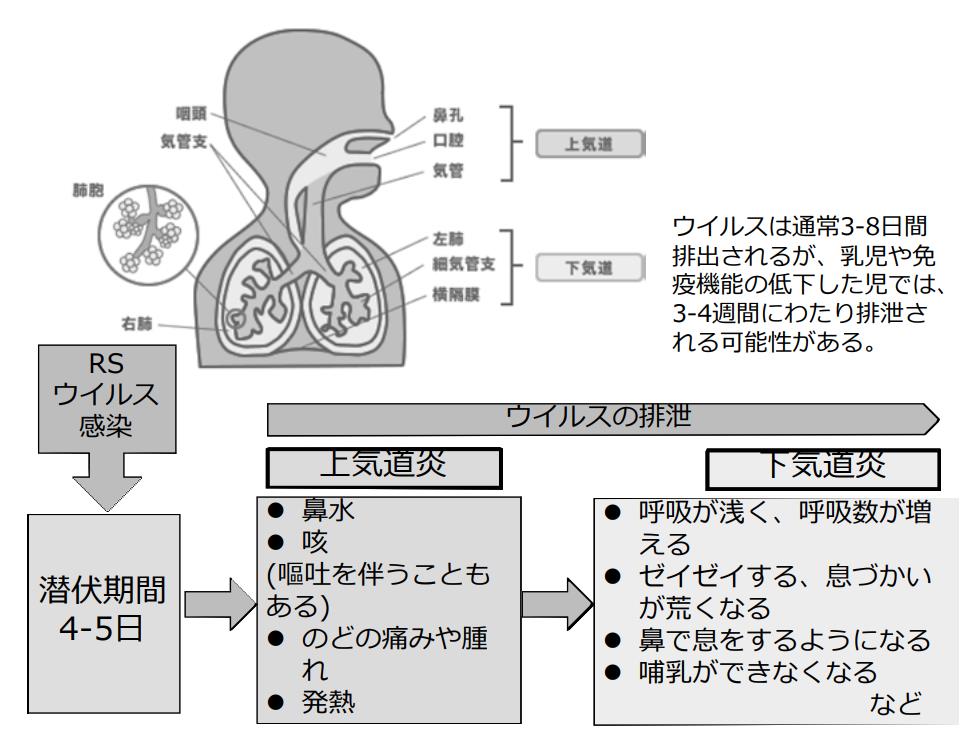
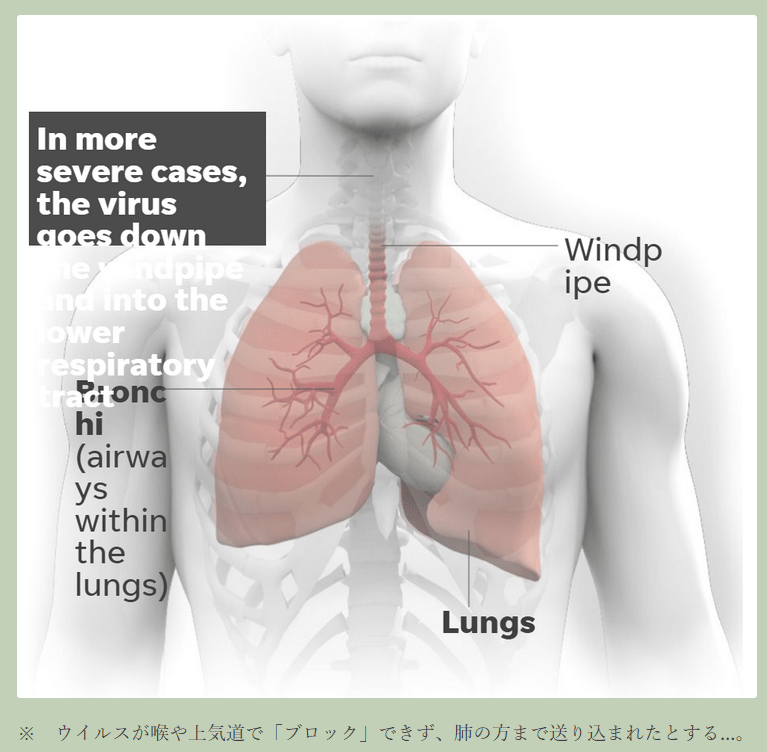
新型コロナ感染は通常、鼻で始まる。米国立アレルギー感染症研究所(NIAID)でウイルス病原性・進化の研究部門を率いるジェフリー・タウベンバーガー氏によれば、ウイルスは体内に入った後、気道を保護する上皮細胞に侵入する。
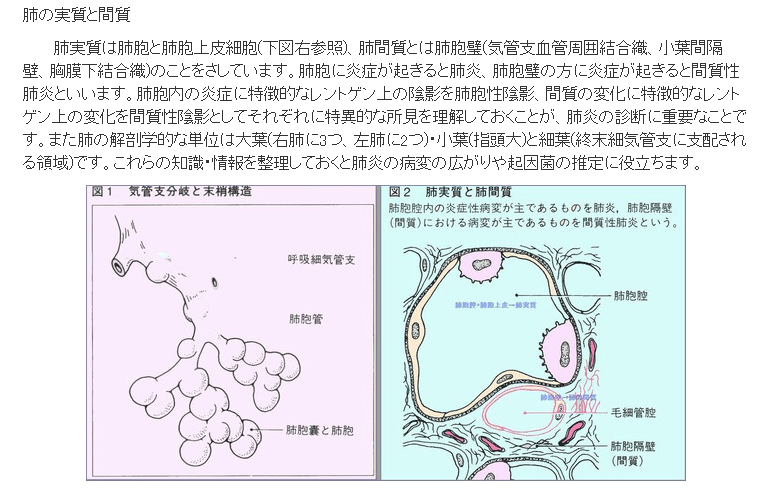
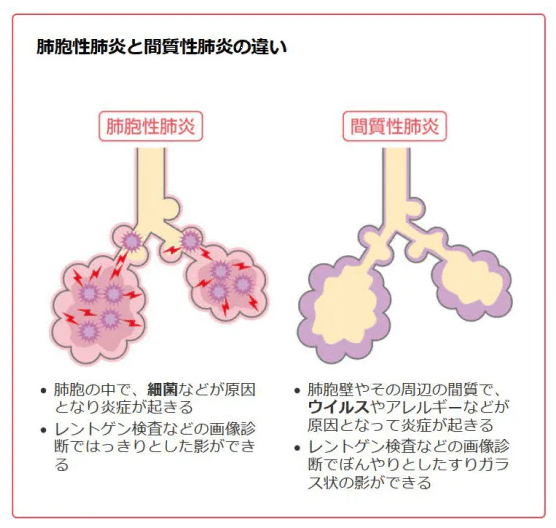
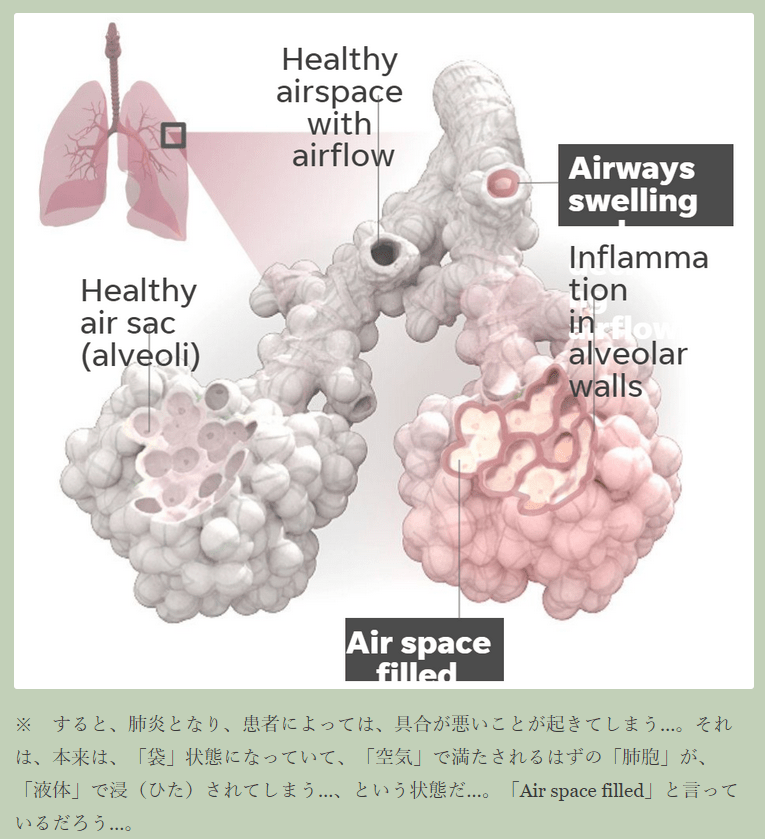
ウイルスが上気道にとどまれば、通常はそれほど重症化しない。ただ、肺組織まで下りていった場合、より深刻な段階に進む引き金となり得る。肺炎を引き起こすウイルスの直接的なダメージに加え、感染に対する体の免疫反応が二次的な損傷につながるためだ。
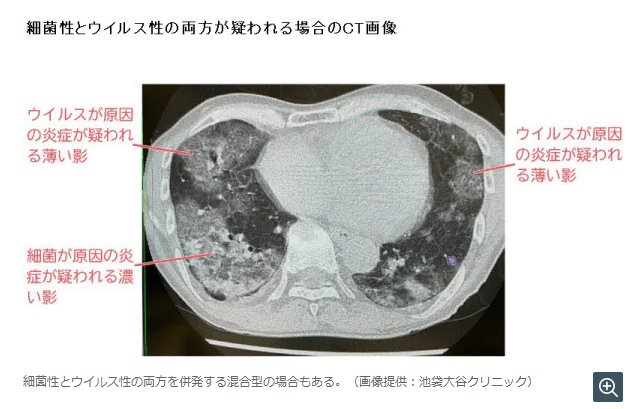
スペイン風邪の研究で知られるタウベンバーガー氏は、「肺の損傷が起こると、人間の体は直ちにそれを修復しようとする」と指摘。比較的深刻な新型コロナ感染のケースでは、体の免疫反応があまりにも強すぎて、ウイルスに侵入された細胞だけではなく健康な組織も破壊してしまうことがある。その結果、肺が二次的な細菌感染に対し脆弱(ぜいじゃく)になるという。
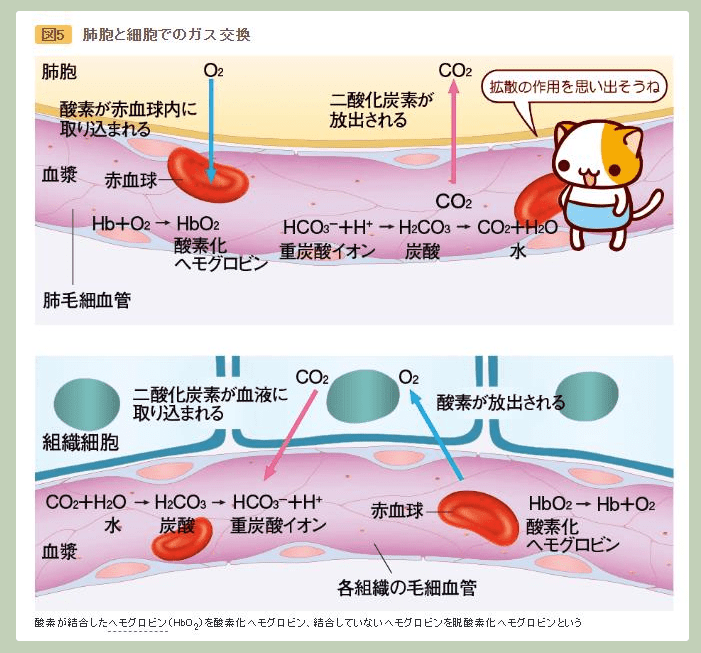
二次的な細菌感染は、組織の活性化を可能にする重要な気道の幹細胞を破壊し得るため、特に大きな脅威となる。この幹細胞なしでは「肺の修復は物理的に不可能」になるとタウベンバーガー氏は説明。酸素を取り込む器官である肺の損傷は腎臓や肝臓、脳、心臓などの機能を損なう恐れがある。』
※ 『「肺の損傷が起こると、人間の体は直ちにそれを修復しようとする」と指摘。比較的深刻な新型コロナ感染のケースでは、体の免疫反応があまりにも強すぎて、ウイルスに侵入された細胞だけではなく健康な組織も破壊してしまうことがある。』 これは、「サイトカインストーム」のことを、言っているんだと思う…。「免疫」の過剰反応で、自分の正常細胞まで攻撃してしまう…。
※ 『その結果、肺が二次的な細菌感染に対し脆弱(ぜいじゃく)になるという。』これは、新しい知見のようだ…。「ウイルス感染」でなく、「細菌感染」と言っているから、「空気中に普通に存在する細菌(通常は、健康体であれば、なんなく対抗できるようなもの)」に対して、「脆弱」になってしまう… 、と言っているようだ…。
※ 『二次的な細菌感染は、組織の活性化を可能にする重要な気道の幹細胞を破壊し得るため、特に大きな脅威となる。この幹細胞なしでは「肺の修復は物理的に不可能」になるとタウベンバーガー氏は説明。』
※ まとめると、重篤な肺炎状態になるメカニズムは、こうだ…。
1、ウイルスが肺まで到達すると、重要な器官なんで、直ちに全力の「免疫体制」で防御しようとする。
2、それが「サイトカインストーム」になって、正常な細胞まで破壊することがある。
3、そうすると、細菌感染に対抗できない、脆弱な状態になってしまう。その結果、通常ならば感染しないような空気中の細菌に感染するようになる…。
4、そういう細菌感染が起こると、「気道の幹細胞」が破壊されてしまう…。そうすると、組織の活性化が不可能になり、「肺の修復が物理的に不可能」になる… 、というメカニズムだ…。
もう一度言うと、ウイルスが肺に到達→サイトカインストーム→細菌感染→気道の幹細胞の破壊→肺の修復が不可能に… 、という流れだ… 。
だから、「ウイルスを殺す」ことばかりに注力しても、肺が修復されない… 、ということが生じるわけだ…。
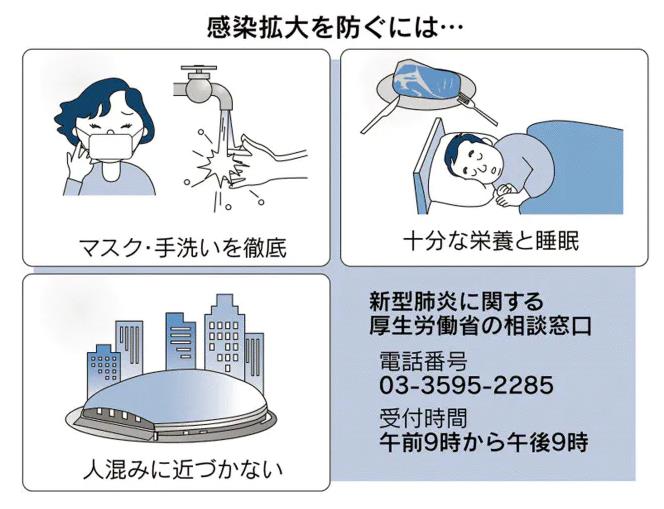
※ 素人のオレが言ってもしょうがないが、ざっと思いつく対策はこうだ…。ともかく、ウイルスを肺まで送り込まないようにすることが、肝心だ…。
1、飛沫感染が中心だから、ともかくウイルスが付着している手指で、顔(鼻と口)に触らないようにする。
2、ウイルスが付着している可能性のある手指は、マメに消毒・石けん等でよく洗う。
3、マスクは、飛沫感染対策に一定の効果はあると思われる…。やむを得ず、人なかに出て行くときは、極力マスク予防する(無ければ、自分で作る)。
4、喉か上気道までで留まっていれば、大事に至らないので、マメにうがいする…。
5、閉鎖空間では、「深い呼吸」はしない…。そう言えば、クラスターが発生したのは、スポーツ・ジムとか、ライブハウスとか、卓球教室とか、「ハアハア… 」深い呼吸をするようなところが多いな…。
※ ともかく、この騒ぎが終息するまでは、「呼吸」すらシンナリ、おとなしやかにしないとならないと言う話しだ…。難儀な話しだが、これもサバイバル戦を生き抜くためだ…。生き残って行きたければ、実行して行く他は無い…。』
新型コロナ、死亡するのは「肺浸潤」というものが原因だった…。
https://http476386114.com/2020/03/24/%e6%96%b0%e5%9e%8b%e3%82%b3%e3%83%ad%e3%83%8a%e3%80%81%e6%ad%bb%e4%ba%a1%e3%81%99%e3%82%8b%e3%81%ae%e3%81%af%e3%80%8c%e8%82%ba%e6%b5%b8%e6%bd%a4%e3%80%8d%e3%81%a8%e3%81%84%e3%81%86%e3%82%82%e3%81%ae/
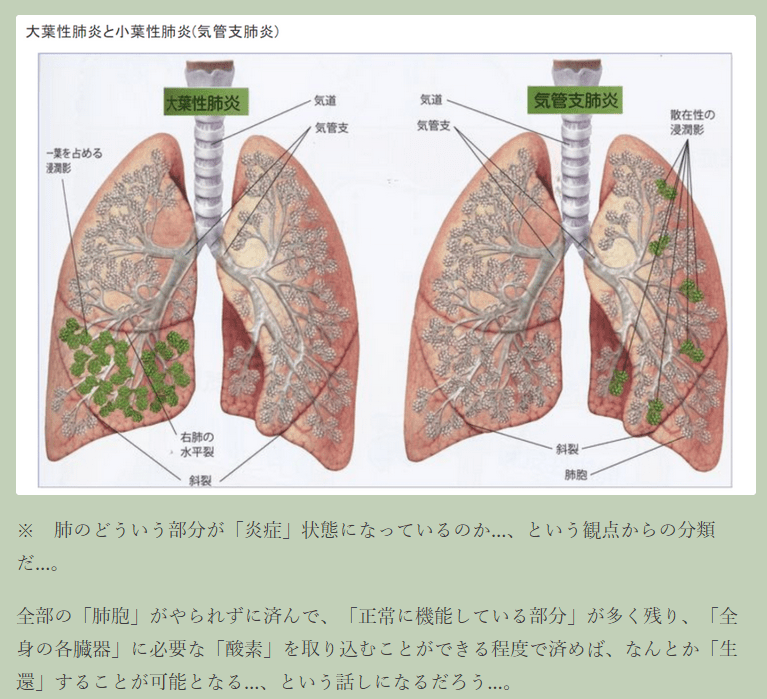


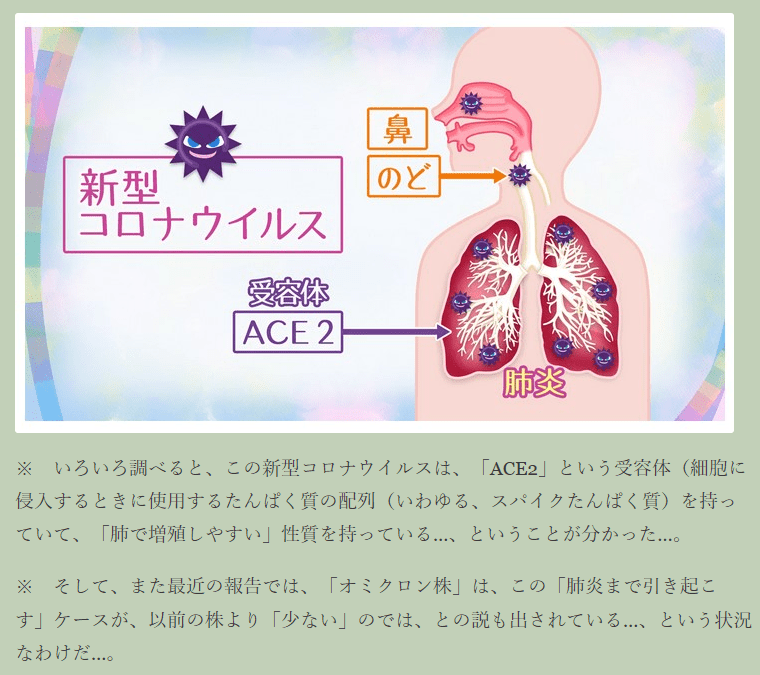
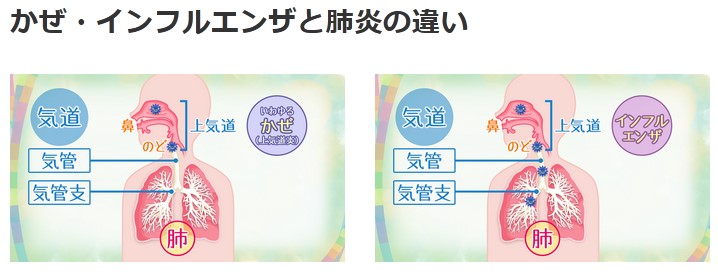
新型コロナの特徴とは?かぜやインフルエンザと肺炎の違い
https://http476386114.com/2021/12/17/%e6%96%b0%e5%9e%8b%e3%82%b3%e3%83%ad%e3%83%8a%e3%81%ae%e7%89%b9%e5%be%b4%e3%81%a8%e3%81%af%ef%bc%9f%e3%81%8b%e3%81%9c%e3%82%84%e3%82%a4%e3%83%b3%e3%83%95%e3%83%ab%e3%82%a8%e3%83%b3%e3%82%b6%e3%81%a8/